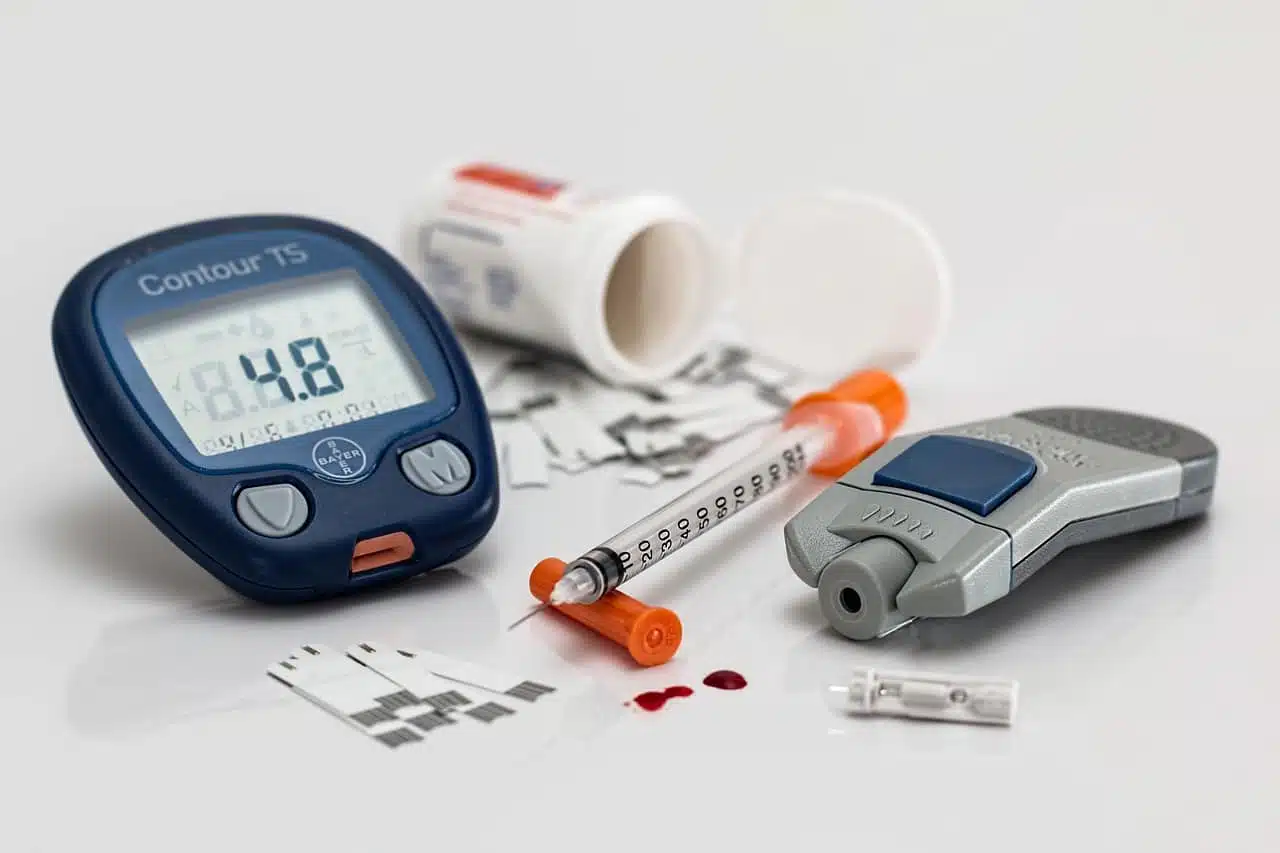
Chaque année, des millions de diagnostics tombent, brisant les routines et forçant à repenser l’ordinaire. Vivre avec le diabète n’a rien d’une fatalité immobile : c’est un combat quotidien, semé d’ajustements, de doutes et parfois de petites victoires. Loin des discours lisses, voici des pistes concrètes pour reprendre la main sur la gestion du diabète, jour après jour.
Comment gérer un diabète de type 1 ?
Le diabète de type 1, souvent repéré chez les plus jeunes, bouleverse la vie dès l’enfance ou l’adolescence. Ici, le pancréas cesse pratiquement de produire de l’insuline. Pour garder le contrôle, la gestion passe par une administration régulière de cette insuline, par injection ou via une pompe. Ce geste, qui deviendra un réflexe, permet de stabiliser le taux de glucose et d’éviter les montagnes russes glycémiques. L’accompagnement médical reste fondamental : le médecin ajuste les doses, surveille la réaction du corps et oriente sur la gestion des glucides et l’activité physique.
Mais il ne s’agit pas seulement d’injecter de l’insuline et de passer à autre chose. Mesurer la glycémie, plusieurs fois par jour, devient un rituel. Aujourd’hui, les lecteurs de glycémie en continu ou par flash offrent une visibilité précieuse sur l’évolution du taux de sucre. Ils sont devenus les alliés du quotidien. Autre indicateur à surveiller : l’A1C, qui donne une idée du niveau moyen de glucose sur plusieurs semaines. Ce test, prescrit tous les trois mois, permet d’ajuster la prise en charge et de mieux anticiper les risques. Le suivi ne se fait pas en solo : le regard du soignant, la coordination avec le pharmacien, parfois la consultation d’un diététicien, structurent une prise en charge globale.
La gestion d’un diabète de type 2
Le diabète de type 2 frappe principalement à l’âge adulte, souvent sur un terrain de sédentarité ou d’excès alimentaires. Ici, soit le pancréas ne libère pas assez d’insuline, soit le corps l’utilise mal. Deux leviers s’imposent : l’alimentation et l’activité physique. Ce sont eux qui, au quotidien, permettent de reprendre la main sur la maladie et de limiter ses répercussions.
Le premier défi, c’est l’assiette. Pour alléger la charge glycémique, il faut composer des repas variés, à base de légumes, de fruits, de céréales complètes et de protéines de qualité. Les choix alimentaires conditionnent la maîtrise du sucre, du poids et du cholestérol. Mieux vaut donc limiter les plats industriels, réduire le sucre et le sel, et privilégier les boissons non sucrées. Le régime alimentaire doit s’adapter aux besoins caloriques et à la situation de chacun : personne ne réagit exactement pareil face aux glucides ou aux graisses. Un exemple : remplacer une boisson gazeuse sucrée par de l’eau citronnée, ou un dessert lourd par un fruit frais, peut faire toute la différence sur la durée.
L’activité physique, elle, n’est pas qu’un conseil vague : elle agit sur la glycémie autant que sur l’équilibre général. Marche rapide, natation, vélo… l’important, c’est la régularité. Bouger le corps, c’est améliorer la sensibilité à l’insuline et éviter les pics de glucose. Mais il ne s’agit pas de se lancer tête baissée : un avis médical est nécessaire pour adapter l’exercice à son état de santé. Mieux vaut y aller progressivement, et éviter les excès qui risqueraient d’épuiser l’organisme.
Les meilleures pratiques pour prévenir le diabète
Adopter des réflexes préventifs peut réduire le risque de développer un diabète. Voici les grands axes à mettre en place :
- Opter pour une alimentation variée, riche en fibres, grâce aux fruits, légumes et céréales complètes, afin d’aider à stabiliser la glycémie.
- Limiter les produits transformés, souvent saturés en sucres cachés et en graisses peu recommandables.
- Veiller au maintien d’un poids équilibré, car chaque kilo superflu augmente les risques.
- Pratiquer une activité physique régulière pour stimuler le métabolisme et brûler les excès de calories.
- Freiner la consommation d’alcool, qui perturbe le taux de sucre et favorise le stockage de graisses.
- Éviter le tabac, dont les substances toxiques perturbent le fonctionnement du pancréas et le contrôle du glucose.
- Surveiller son stress, car les tensions chroniques dérèglent les hormones et nuisent à l’équilibre glycémique : relaxation, méditation, yoga ou simple marche, chacun choisit son antidote.
Ces gestes, mis bout à bout, forment une barrière solide contre la maladie. Sur le terrain, cela signifie parfois de revoir ses habitudes, d’accepter de questionner son rapport à l’alimentation ou à l’effort physique. Un patient raconte : « J’ai troqué mes viennoiseries matinales contre des flocons d’avoine et, en quelques semaines, j’ai vu ma glycémie baisser et mon énergie remonter. » Preuve que chaque ajustement compte.
Les avancées dans le traitement du diabète : nouvelles options et perspectives d’avenir
Les progrès de la recherche médicale ouvrent de nouvelles voies aux personnes concernées par le diabète. Aujourd’hui, les options se multiplient et transforment la prise en charge, rendant le quotidien plus souple et moins contraignant.
Parmi les innovations récentes, les analogues d’insuline occupent une place de choix. Ces molécules, conçues pour reproduire au plus près l’action de l’insuline naturelle, permettent d’ajuster plus finement le traitement et d’éviter les variations brutales de la glycémie. De nombreux patients témoignent d’une meilleure stabilité et d’une vie moins rythmée par les hypoglycémies imprévues.
Les traitements oraux évoluent également. De nouvelles familles de médicaments, comme les inhibiteurs des SGLT2, agissent directement au niveau des reins pour limiter la réabsorption du glucose. Cette approche, complémentaire à la prise en charge classique, enrichit l’arsenal thérapeutique pour les personnes atteintes de diabète de type 2.
Le numérique bouleverse aussi la gestion quotidienne : les capteurs de glucose connectés, en transmettant des données en continu, offrent une surveillance précise et un vrai confort d’ajustement. Les patients ne sont plus dans le brouillard : ils disposent d’informations en temps réel pour adapter leur alimentation, leur activité ou leur traitement.
La recherche ne s’arrête pas là. Des essais cliniques testent de nouvelles molécules, des traitements à libération prolongée ou encore des approches par thérapie génique. L’objectif : personnaliser de plus en plus la prise en charge, en s’adaptant au profil biologique et au mode de vie de chacun.
Cette tendance à la personnalisation se confirme : mieux comprendre les facteurs génétiques et environnementaux, c’est pouvoir proposer des solutions sur mesure, loin des protocoles uniformes d’hier. Un professionnel de santé reste l’interlocuteur central pour bâtir ce projet thérapeutique ajusté à chaque histoire.
L’avenir du diabète s’écrit en mouvement, entre progrès scientifiques et engagement quotidien. Le chemin n’est pas linéaire, mais chaque pas compte : à chacun d’inventer sa façon de garder le cap, malgré les obstacles et les imprévus.